
Project Steady: estudio europeo de seis meses y formación de un paradigma inclusivo de atención
La práctica dental moderna está experimentando una profunda transformación, en la que las tecnologías digitales, la cooperación interdisciplinaria y las
Página » Artículos científicos » La maloclusión como factor de inflamación sistémica

La maloclusión, o mordida incorrecta, es un problema de salud oral ampliamente extendido que se asocia con diversas enfermedades y condiciones que pueden afectar el estado de salud general y la calidad de vida del paciente. La evidencia presentada resalta la conexión entre las alteraciones orales asociadas a la maloclusión y las enfermedades sistémicas, lo que requiere que el odontólogo considere las posibles consecuencias sistémicas durante la evaluación y planificación del tratamiento.
Para el odontólogo clínico es crucial reconocer que los signos y síntomas de maloclusión frecuentemente coexisten con alteraciones periodontales, dificultades en la higiene oral y mayor colonización de patógenos. Durante la anamnesis y examen clínico, deben documentarse las alteraciones oclusales, los índices periodontales (PS, NIC, SAB), el índice de placa y el estado de las lesiones de caries.
Los mecanismos que vinculan la infección oral con condiciones sistémicas incluyen la movilización de bacterias y componentes bacterianos al torrente sanguíneo durante la periodontitis, la activación de una respuesta inflamatoria sistémica (elevación de PCR, citoquinas), así como el impacto local en la pared vascular en zonas de aterosclerosis. Estos procesos son complejos y multifactoriales.
La monitorización periódica de los parámetros periodontales, la enseñanza de técnicas de higiene efectiva al paciente y la planificación de correcciones ortodóncicas o protésicas tempranas en casos de disfunción pueden contribuir a reducir la inflamación crónica en la cavidad oral.
Documente la relación entre los problemas bucales identificados y los potenciales riesgos sistémicos, discuta con el paciente la necesidad de seguimiento interdisciplinario y de obtener consultas médicas cuando existan factores de riesgo.
Si bien las asociaciones entre infecciones orales y enfermedades sistémicas están bien documentadas, las relaciones causales siguen siendo objeto de investigación. En la práctica, los clínicos deben basarse en la evidencia científica para el cribado y tratamiento de alteraciones periodontales y oclusales, considerar el tratamiento oral como parte del manejo integral del paciente y establecer comunicación con médicos de atención primaria y especialistas.

La práctica dental moderna está experimentando una profunda transformación, en la que las tecnologías digitales, la cooperación interdisciplinaria y las
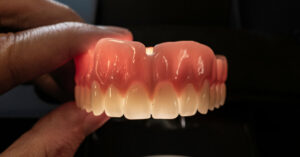
Investigadores desarrollan materiales de dentadura «ajustables» para prótesis de próxima generación Introducción y contexto Aurora (Colorado, EE. UU.). Investigadores de la


OTEXE.COM utiliza cookies para personalizar los servicios y mejorar la usabilidad del sitio. Si no desea utilizar cookies, desactívelas en la configuración de su navegador.
Utilizamos cookies para mejorar el rendimiento del sitio web, analizar el tráfico y personalizar el contenido. Puedes aceptar todas las cookies o personalizar su uso. Obtén más información en nuestra Política de Cookies
